El doctor Mario Cardiel desglosa la heterogeneidad de realidades que inciden en el diagnóstico oportuno del lupus. Además, enuncia el caso de las personas con “lupus incompleto” o, en inglés, Lupus Light, y puntualiza los compromisos y las aportaciones esperadas en las personas con esta enfermedad para la mejora de su propia calidad de vida.

El doctor Mario Cardiel desglosa la heterogeneidad de realidades que inciden en el diagnóstico oportuno del lupus. Además, enuncia el caso de las personas con “lupus incompleto” o, en inglés, Lupus Light, y puntualiza los compromisos y las aportaciones esperadas en las personas con esta enfermedad para la mejora de su propia calidad de vida.
El doctor Mario Humberto Cardiel Ríos es internista y reumatólogo formado en el Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán, con una maestría en Ciencias en Epidemiología Clínica por la Universidad McMaster. Durante tres décadas de práctica reumatológica, ha tratado a múltiples personas con lupus y desarrollado estrategias de tratamiento. En el ámbito de lo que el propio Cardiel llama la odisea diagnóstica, explica:
—Existen varios desafíos en el diagnóstico de lupus. Uno de ellos es el carácter oscilante de estas enfermedades autoinmunes: hay temporadas de síntomas y periodos en los que la enfermedad está dormida. En este sentido, tenemos mayores probabilidades de detectar la enfermedad durante los ciclos de recaída o crisis, cuando las alteraciones del paciente a la exploración física y en el laboratorio pueden ser más evidentes. Otro reto es que esta enfermedad puede afectar desde la cabeza hasta la punta de los pies, pasando por órganos internos; aunque las manifestaciones más frecuentes son en piel, articulaciones, y mucosas —como las úlceras en la boca—, es decir, en lugares al alcance de la exploración física. Dado que muchas de estas enfermedades se parecen, el clínico tiene que estar muy atento al diagnóstico diferencial. Por ejemplo, no toda erupción enrojecida de la cara es un eritema malar del lupus. Si uno revisa la lista de enfermedades que pueden producir úlceras en la boca, es interminable. Los cuadros febriles prolongados necesitan la vigilancia de un infectólogo y la pérdida de peso amerita considerar otros diagnósticos, como algunos tipos de cáncer. Por supuesto que son importantes las pruebas de laboratorio, pero, a veces, el paciente llega con el diagnóstico de lupus porque se le hizo una prueba de anticuerpos antinucleares y salieron positivos. Hay una gran cantidad de enfermedades que puede dar anticuerpos antinucleares positivos. Además, hay personas sanas que pueden salir positivas si les hacemos anticuerpos antinucleares. A partir de estos ejemplos, uno de los principales retos es la integración de toda la información en el diagnóstico diferencial para saber si los elementos son suficientes y diagnosticar lupus.
Esta multiplicidad de síntomas y posibilidades hace que el diagnóstico lineal sea poco usual y que, por el contrario, la lentitud sea una de sus características. También añade otro tipo de casos, los conocidos como lupus incompleto. Así lo explica el doctor Cardiel:
—Muchos de los criterios para el diagnóstico se van reuniendo a través del tiempo, de manera lenta. No siempre aparecen esos casos agudos que de manera temprana acaban hospitalizados y todo mundo considera de inmediato el diagnóstico de lupus. Más bien, son criterios acumulativos.
Entonces, se necesita tiempo para ir conjuntando esa información. También hay pacientes que no reúnen los elementos suficientes para llamarle lupus, pero tienen criterios para considerar seriamente el diagnóstico.
Esto quiere decir que:
—A estos pacientes se les ha dado el nombre de lupus incompleto, en inglés les han llamado Lupus Light. En estos casos, debemos explicarle a los enfermos y a su familia que no es normal que esas alteraciones se presenten en una persona de esa edad y que va a necesitar vigilancia. En general, a estos pacientes con cuadros parecidos al lupus o lupus incompleto les va bastante bien, se empiezan a cuidar y van al médico. Por nuestra parte, hablamos con ellos para que no se angustien; hacemos alguna intervención, habitualmente con hidroxicloroquina, y les damos medidas preventivas, como que no se expongan al sol y tengan hábitos saludables de ejercicio y la alimentación. Esto hace que muchos de estos pacientes no desarrollen la enfermedad.
Tenemos mayores probabilidades de detectar la enfermedad durante los ciclos de recaída o crisis, cuando las alteraciones del paciente a la exploración física y en el laboratorio pueden ser más evidentes.
En cuanto al tiempo promedio para el diagnóstico, el miembro fundador del Grupo Latino Americano del Estudio de Lupus (GLADEL) explica que “en promedio, dura dos años, pero hay pacientes con cuatro, cinco o más años. De esta manera, el camino hacia el diagnóstico es muy variado. En los cuadros agudos, se llega pronto al diagnóstico, pero en los cuadros crónicos a veces pasa desapercibido mucho tiempo. El lupus es una enfermedad muy heterogénea”. Esta heterogeneidad también tiene que ver con las geografías, las infraestructuras y “lo heterogéneo que es nuestro sistema nacional de salud”.
De este modo, explica el doctor Cardiel:
—Hay lugares en México donde la atención médica es elevada y los indicadores de salud son muy parecidos a los países desarrollados, y hay sitios donde esos indicadores son muy diferentes. El servicio médico refleja que existe una gran cantidad de Méxicos. Por ejemplo, hay lugares donde el número de reumatólogos está muy por debajo de lo que recomienda la Organización Mundial de la Salud (OMS). Entonces, cabe esperar, que en donde hay médicos especialistas, internistas, reumatólogos, dermatólogos y nefrólogos, que son los que habitualmente diagnostican a estos pacientes, es muy probable que el diagnóstico se haga más oportuno y el tratamiento inicie de manera inmediata. En otros sitios, es posible que la ausencia de este sistema de salud integral que tanto hemos buscado se refleje en diagnósticos tardíos, en seguimientos poco adecuados, en tratamientos insuficientes y, desde luego, en pobres resultados. El sistema de salud es un elemento clave para el diagnóstico y tratamiento oportuno.
A esta diversidad de manifestaciones, síntomas, geografías e infraestructuras se le suma la representación étnica:
—El lupus tiene una gravedad diferente de acuerdo con las características genéticas de la población. En términos generales, es menos agresivo en la gente blanca de origen europeo y es más agresivo en los afrolatinoamericanos o afroamericanos, en la población indígena, en los grupos nativos de nuestro continente y en los asiáticos. En el caso del mestizo mexicano, la mezcla de indígena y europeo da un pronóstico muy bueno cuando el paciente tiene lupus. Desde luego, la gravedad tiene mucho que ver con lo temprano o tardío que se haga el diagnóstico y con hábitos en salud, como el tabaquismo o el alcoholismo; así como con ser poco adherente a los tratamientos médicos, la obesidad o las comorbilidades comunes en los pacientes reumáticos. Como médicos, debemos estar muy pendientes tratando de identificar a esos pacientes que de entrada tienen un mal pronóstico, ya sea por un bajo nivel educativo, cultural o socioeconómico que muchas veces vienen de la mano.
El servicio médico refleja que existe una gran cantidad de Méxicos. Por ejemplo, hay lugares donde el número de reumatólogos está muy por debajo de lo que recomienda la Organización Mundial de la Salud.
En cuanto a la población afectada, el doctor Cardiel explica que tampoco es tan unitaria como se cree y que la edad es un factor importante:
—Tradicionalmente, se enseña en las escuelas de medicina que el lupus eritematoso generalizado se presenta en una mujer joven, pero debemos entender que esta enfermedad se puede presentar en hombres, niños y ancianos. Cualquier persona a cualquier edad puede presentarlo. Si bien en la edad reproductiva —entre los 13 y 45 años— es mucho más frecuente en las mujeres —seis a nueve mujeres por cada hombre—, esta desproporción de frecuencia es menos intensa en los extremos de la vida, donde ya pueden ser dos o tres mujeres por cada niño, o dos o tres mujeres por cada adulto mayor. La gravedad es diferente de acuerdo con la edad de presentación. Por ejemplo las niñas y los niños tienen, en general, un lupus más agresivo, pero cuando se presenta después de los 60 años es una enfermedad menos agresiva. En general, los varones, aunque son pocos, cuando tienen lupus tienen un padecimiento más agresivo con mayor frecuencia de daño renal y trombosis. Es decir, dependiendo de la edad, la gravedad es distinta. En el caso particular de la infancia, si en el mundo hay pocos reumatólogos, son menos todavía los reumatólogos pediatras.
Algunos indicios que considerar
En este contexto de infraestructuras diversas y realidades múltiples, ¿qué síntomas generales deben tomarse en cuenta para poner el lupus en el catálogo de posibilidades a considerar?
El doctor Cardiel enuncia y desglosa cuatro de los elementos clave:
—Primero, la sensibilidad especial al sol. Es normal que cuando nos exponemos al sol tengamos cierta irritación de la piel, cierto malestar, pero para las pacientes con lupus, este dato en especial se vuelve intolerable. Con muy poca exposición al sol, tienen un enrojecimiento en su piel con un malestar importante. Segundo, el agotamiento. Tras una exposición al sol, es probable que ese día en la tarde o al otro día tengan mucha fatiga. Esa fatiga inexplicable es un síntoma frecuente ligado a la modernidad y una causa recurrente de consulta. De hecho, ha sido considerado por los pacientes con lupus como el síntoma más frecuente e incómodo.
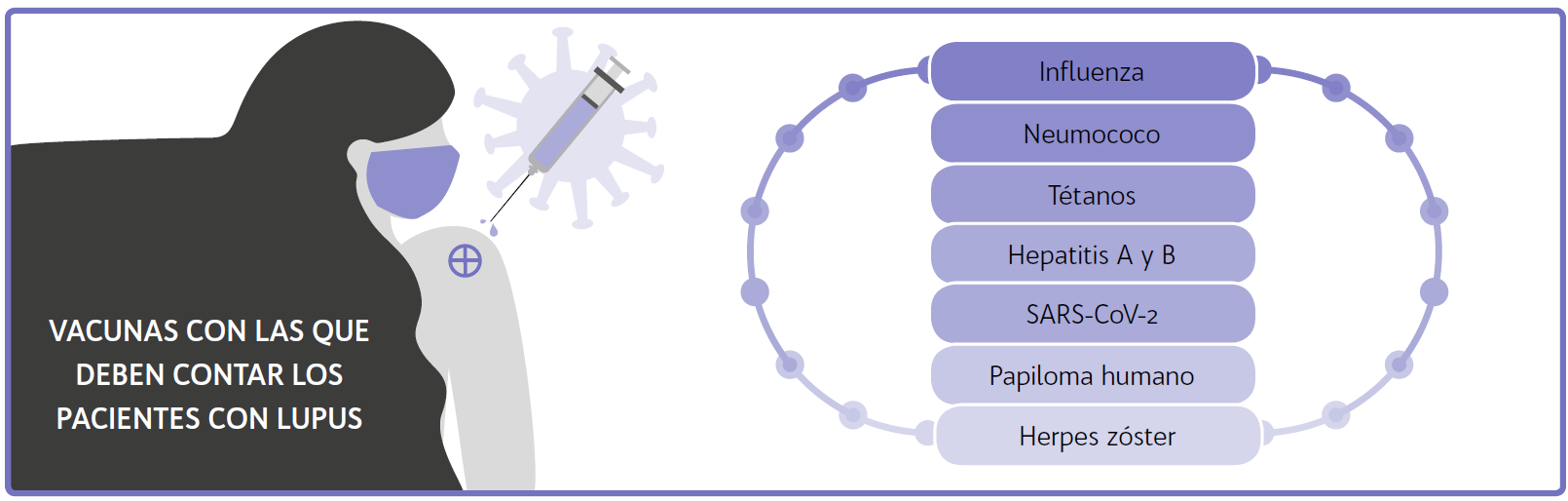
Fuente: Creación propia con información de “¿Es Lupus?”.
Por ejemplo, una mujer con fotosensibilidad, con una fatiga intensa, que de repente tenga episodios de fiebre definida como 38 grados de temperatura o más durante uno o varios días, sin tener un foco infeccioso —es decir, no tiene gripe, ni diarrea, ni síntomas urinarios—, pero tiene fiebre sin ninguna razón, está perdiendo peso, se le fue el apetito, le duelen las articulaciones, amanece con las manos hinchadas, como que no las puede cerrar bien, los pies también y al incorporarse por la mañana le cuesta trabajo moverse…. hay que evaluar su situación.
Y continúa:
—Un tercer síntoma es, como que al respirar les duele el pecho, como si les clavaran un puñal, eso orienta la posibilidad de que estuviera inflamada la pleura. Cuarto, el daño renal. Si en los estudios de laboratorio, de repente salen, por ejemplo, los glóbulos blancos por abajo de cuatro mil, o las plaquetas por abajo de cien mil, y que en el general de orina se muestran alteraciones evidentes, cosas que dice uno: “Y esto, ¿de dónde salió?”. Eso pudiera dar elementos para evaluar la posibilidad de que el riñón esté inflamado y pueda ser la manifestación inicial de un lupus eritematoso. Debe mencionarse que los pacientes que debutan con daño renal muchas veces no tienen síntomas en otro lado, y el daño renal del primer año es el daño más agresivo que hay. De manera que en esos pacientes es muy importante el diagnóstico temprano.
A partir de lo anterior, el doctor Cardiel indica que “el médico y el paciente tienen que estar con las antenas muy altas, con un alto índice de sospecha para pensar en esta enfermedad que ya dejó de ser rara para convertirse en crónica”, y enfatiza la importancia del compromiso de la persona enferma ante la nueva situación que “es la entrada a una serie de cambios en el estilo de vida”:
—El paciente tiene mucho qué hacer. Yo creo que, más que el médico mismo, el paciente adquiere una gran responsabilidad, un compromiso con su enfermedad, su persona y su futuro. El paciente empoderado e informado es el paciente con mejor pronóstico en todas las enfermedades crónicas.
Así, el doctor Cardiel destaca la importancia de dimensionar el impacto de la enfermedad y apuntalar las posibilidades de fortalecer la calidad de vida de los pacientes:
—Todo mundo conoce a alguien que le fue mal con el lupus o que se murió de lupus y, si no lo conocen, se lo presentan en las telenovelas. Efectivamente, hay un diez por ciento de pacientes con lupus que tiene un padecimiento muy agresivo. Lo que ocurre es que el otro noventa por ciento de los pacientes está muy preocupado por ese primer porcentaje al que le está yendo muy mal, y piensan que son los siguientes en la lista. Eso no es así.
Por ello, concluye: “Hay pacientes con lupus que pueden vivir de una manera bastante cercana a lo que pensamos que es una vida normal, con algunas restricciones, como cuidarse del sol y establecier rutinas de vida saludable adecuadas”.
En cuanto a los avances en diagnóstico, explica, tienen que ver “con una revisión de los criterios que utilizamos para poder decir que alguien tiene lupus”. Esos criterios no han cambiado mucho. El avance “es tener una mejor concientización del público. El lupus dejó de ser esa enfermedad rara que aparecía en los libros y que se enseñaba poco en las escuelas de medicina. Ahora, gracias a una serie de programas y organizaciones, es distinto”.
Desde esta perspectiva, el doctor Cardiel añade que “hay una gran cantidad de estudios que están tratando de explorar nuevos medicamentos para el lupus eritematoso generalizado”, pero tienen el reto de reunir al número de pacientes necesarios para los estudios:
—A veces, nos quejamos de que no hay suficientes medicamentos. En la actualidad, tenemos un conocimiento muy profundo de lo que yo llamo la intimidad de la respuesta inmunológica de los pacientes con lupus. Hay un avance muy interesante en el desarrollo de productos que van a inhibir algún receptor, alguna célula, alguna vía que puede ser corregida con medicamentos, pero realmente eso se tiene que probar eventualmente en humanos. Si tenemos pacientes que estén dispuestos a ayudar a que esto suceda, yo creo que al final todos saldremos ganando como sociedad.
Como cierre, el doctor alienta a que, tras las fases de negación y de tristeza por el diagnóstico, se fortalezca la aceptación positiva de la enfermedad:
—Es el momento en el que el paciente dice: “Ya tengo esto, me queda claro. ¿Qué puedo hacer para que esta compañera que ahora me tocó y yo nos llevemos bien?”. Eso es una aceptación positiva. Cuando el paciente entra en esa fase estamos del otro lado. Yo creo que el médico pudiera ayudar en ese camino. Primero, para que cuando se dé el diagnóstico lo hagamos de la manera más optimista posible, diciendo, por ejemplo: “Tiene esta enfermedad. Es una enfermedad que tiene mala fama, pero no se preocupe”. Por nuestra parte, como médicos, tenemos mucho que aportar, porque también podemos establecer mensajes optimistas de nuevos y mejores tratamientos, de nuevas estrategias de trabajo en equipo. Y debemos estar atentos a las oscilaciones emocionales, porque en ocasiones necesitamos ayuda profesional para llevar mejor el diagnóstico. Esto es especialmente cierto en personas muy jóvenes. Por supuesto, es muy importante el manejo del entorno familiar, que es la primera línea de apoyo y de sostén para todo paciente.
Es necesario actualizar la currícula de las escuelas de Medicina
En cuanto a la formación académica, el doctor Cardiel describe: “La formación en reumatología es deficiente en muchas de las escuelas de Medicina de México. Baste mencionar que una gran cantidad de profesores de reumatología no son reumatólogos. Muchas veces, cuando se llega al capítulo de lupus eritematoso se escuchan cosas como: “No se preocupen, esta enfermedad es rara, probablemente no la van a ver, mejor vamos a hablar de gota, o de osteoartritis, o de dolor bajo de espalda”. Estoy totalmente de acuerdo que todos esos temas se deben enseñar en la escuela de Medicina, pero también el lupus eritematoso. Hay que revisar la currícula de las escuelas de Medicina. Debo comentar que en la actualidad tenemos un programa internacional muy exitoso y útil para los médicos y los estudiantes de Medicina. El programa se difunde en internet y se llama “¿Es lupus?” y da las herramientas al médico general para poder establecer la posibilidad de lupus eritematoso en función de una serie de datos clínicos o de laboratorio que brevemente hemos comentado aquí.”
Conoce “¿Es lupus?”:

